医療改革は参院の実務審議へ
医療改革法案は、5月13日の参院本会議で審議入りする予定です。首相が出席し、趣旨説明と各党質疑が行われる見通しです。法案は4月28日に衆院を通過しており、次の焦点は参院で制度の条件がどこまで確認されるかに移ります。
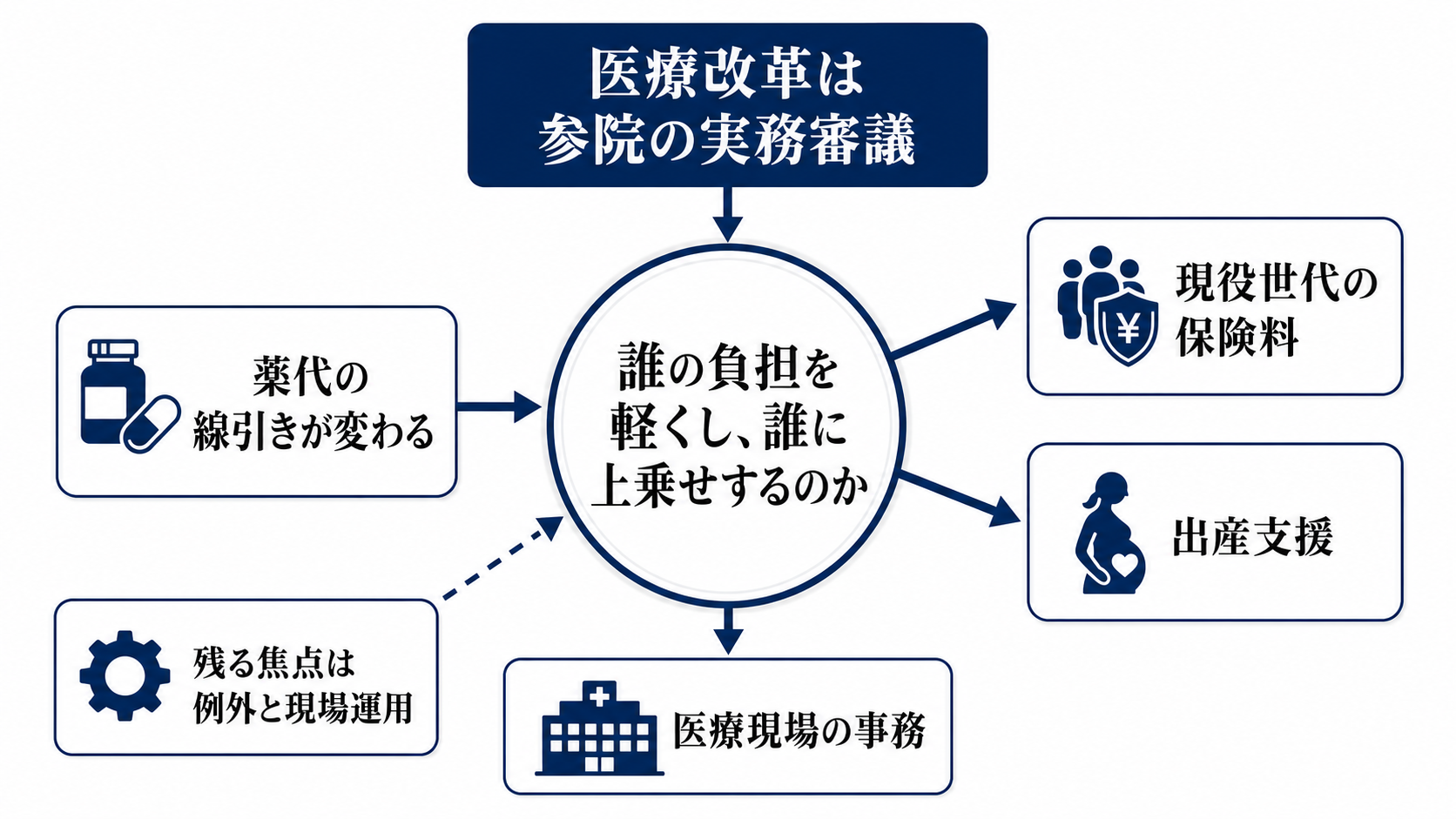
ここで見るべきなのは、国会日程そのものではありません。医療保険の給付範囲を見直し、患者負担、保険料、出産支援、医療現場の事務を同時に動かす改革として、どこに負担を寄せ、どこを守るのかが問われます。
薬代の線引きが変わる
柱の一つは、OTC類似薬を処方された患者に追加負担を求める仕組みです。対象になるのは、市販薬と成分や効能が似た医療用医薬品の処方であり、OTC医薬品そのものの価格を上げる話ではありません。
制度側の説明軸は、保険を使って処方を受ける場合と、市販薬を自分で買う場合の公平性です。ただし、患者から見れば、これまで保険給付の中で処方されていた薬に上乗せ負担が生じ得るため、受診や服薬の判断に影響します。
だから争点は、単純な薬代の増減ではなく、医療保険がどこまで日常的な薬の費用を支えるのかという線引きです。この線を動かすなら、例外条件を曖昧にしたままでは納得されにくくなります。
保険料を抑えるために誰が払うのか
改革の目的には、医療保険制度の持続可能性と、現役世代の保険料負担を抑えることが含まれます。保険給付の範囲を見直せば、保険財政には一定の余地が生まれますが、その一部は患者の窓口負担に移ります。
利益を受ける側と負担を受ける側は完全には重なりません。保険料上昇を抑えたい現役世代、処方薬を必要とする患者、慢性的に薬を使う人、家計に余裕のない人では、同じ改革でも受け止めが違います。
この法案を読むうえで重要なのは、負担増を誰に求めるかだけでなく、どの負担を軽くするための上乗せなのかを見ることです。保険料抑制の効果が具体的に示されなければ、患者負担だけが目立つ改革になります。
支援強化も同じ法案に入る
改革には、妊娠・出産支援の強化や、高額療養費をめぐる見直しも含まれます。つまり、給付を絞る話と支援を厚くする話が、同じ制度更新の中で進みます。
この組み合わせは、政治的には負担増への反発を和らげる意味を持ちます。一方で、制度としては説明が難しくなります。薬の追加負担で得る納得感と、出産支援や高額療養費の設計が別々に見えると、改革全体の筋道が見えにくくなるためです。
参院審議では、患者負担の上乗せと支援強化がどの財源感でつながっているのか、保険料抑制と家計支援のバランスをどう説明するのかが問われます。
現場で残るのは例外の決め方
制度の成否を左右するのは、例外の線引きです。子ども、慢性疾患のある患者、低所得者などをどこまで配慮対象にするのかで、実際の負担感は大きく変わります。
さらに、医師がどのような場合に処方上の必要性を判断するのか、薬局が患者にどう説明するのか、保険者や医療機関が請求事務をどう処理するのかも詰める必要があります。制度の理念が通っても、現場で判定が複雑になれば、患者説明と事務負担が膨らみます。
このため、法案成立後の政省令や通知が重要になります。対象品目、例外基準、施行時期、請求方法が明確でなければ、改革は保険財政の話から、医療現場の混乱に転じます。
13日以降、判断を更新する材料
最初に見るべきは、5月13日の参院本会議質疑で、追加負担の根拠と例外条件が具体的に問われるかです。公平性や持続可能性という大きな言葉だけでなく、誰が対象外になるのかまで議論が進むかが重要です。
次に見るのは、参院厚生労働委員会で修正や付帯決議が入るかです。ここで配慮対象や現場運用への注文が強まれば、制度の実施設計は変わります。
最後は、対象薬剤、施行時期、患者説明、請求事務の基準です。これらが具体化した時点で、この改革が現役世代の保険料抑制に寄与する制度になるのか、患者負担の上乗せだけが先に見える制度になるのかが判断できます。